REACCIONES ADVERSAS A LOS ALIMENTOS
Una reacción adversa a un alimento es una respuesta anormal a un alimento ingerido o a un aditivo alimentario.
Los términos alergia alimentaria e hipersensibilidad alimentaria deben reservarse para aquellas reacciones adversas a los alimentos que tienen una base inmunológica. La intolerancia alimentaria se refiere a una amplia categoría de reacciones adversas a los alimentos debidas a mecanismos no inmunológicos.
El principal problema para establecer la prevalencia es que las reacciones adversas a los alimentos imitan otras enfermedades, especialmente otras dermatosis pruriginosas.
Varios investigadores han sugerido que las reacciones adversas a los alimentos son relativamente más comunes en gatos que en perros.
Las reacciones adversas a los alimentos pueden causar una gran variedad de lesiones cutáneas y deben considerarse como una causa de cualquier enfermedad pruriginosa en perros o gatos.
Las reacciones adversas a los alimentos también parecen ser una causa importante de signos gastrointestinales en gatos y perros.
EVALUACIÓN DEL PACIENTE
HISTORIA NUTRICIONAL
Los perros y los gatos pueden desarrollar alergias alimentarias tras una exposición prolongada a una misma marca, tipo o forma de alimento. Por el contrario, las reacciones adversas debidas a intolerancia alimentaria pueden ocurrir tras una sola exposición a un ingrediente, ya que no es necesaria la amplificación inmunológica.
Se debe revisar cuidadosamente la historia nutricional del paciente en busca de ingredientes que se consideren comúnmente asociados con reacciones adversas a los alimentos. La historia nutricional debe incluir una lista completa de los alimentos que forman parte del plan de alimentación habitual de la mascota o que se le ofrecen como premios, incluyendo: 1) alimentos comerciales específicos, 2) snacks y premios comerciales, 3) suplementos, 4) medicamentos masticables, 5) juguetes para masticar, 6) alimentos para consumo humano y 7) acceso a otras fuentes de alimento.
A menudo resulta útil que el dueño de la mascota lleve un diario durante varias semanas para documentar los tipos de alimentos y otros elementos que la mascota ingiere a diario.
HISTORIA Y EXAMEN FÍSICO
Respuestas dermatológicas a las reacciones adversas a los alimentos en perros:
No se documentó una predisposición por sexo y las edades variaban entre cuatro meses y 14 años. Sin embargo, hasta un tercio de los casos pueden presentarse en perros menores de un año de edad.
La mayoría de los investigadores no han encontrado una predisposición por raza.
El prurito varía en severidad. La distribución de las lesiones a menudo es indistinguible de la que se observa en la dermatitis atópica desencadenada por alérgenos ambientales; con frecuencia se ven afectados los pies, la cara, las axilas, la región perineal, la región inguinal y las orejas.
Respuestas dermatológicas inusuales o atípicas a las reacciones adversas a los alimentos en perros incluyen: eritema multiforme, enfermedad de las garras y ronchas eritematosas generalizadas (vasculitis urticarial). Se presenta una variedad de lesiones cutáneas primarias y secundarias que incluyen: 1) pápulas, 2) eritrodermia, 3) excoriaciones, 4) hiperpigmentación y 5) seborrea seca. Las reacciones adversas a los alimentos a menudo imitan otros trastornos cutáneos comunes en los perros, como pioderma, dermatosis seborreicas pruriginosas, foliculitis y ectoparasitismo.
La anafilaxia alimentaria es una reacción aguda a alimentos o aditivos alimentarios con repercusiones sistémicas. La manifestación clínica más común en perros se presenta en una forma localizada, conocida como angioedema o edema facioconjuntival.
El angioedema se manifiesta típicamente por inflamaciones edematosas grandes en los labios, la cara, los párpados, las orejas, la conjuntiva y/o la lengua, con o sin prurito.
Estas reacciones suelen aparecer a los pocos minutos de la exposición al alérgeno y, por lo general, desaparecen al cabo de una a dos horas.
La mayoría de los veterinarios atribuyen el angioedema únicamente a la envenenación por insectos (insectos que muerden o pican), pero otras causas comunes incluyen alimentos, medicamentos, vacunas, infecciones y transfusiones sanguíneas.
La base inmunológica de este síndrome es la reactividad cruzada mediada por IgE.
Respuestas dermatológicas a las reacciones adversas a los alimentos en gatos:
La edad de los gatos afectados con sensibilidad alimentaria ha variado entre seis meses y 12 años; no se ha documentado una predisposición por sexo. En un estudio, casi la mitad de los gatos desarrollaron la enfermedad antes de los dos años de edad.
Los gatos siameses o mestizos de siamés representaron casi un tercio de los casos en dos estudios, lo que sugiere un posible mayor riesgo.
Los signos dermatológicos incluyen varios patrones de reacción clínica, como: 1) prurito generalizado intenso sin lesiones, 2) dermatitis miliar, 3) prurito con autotraumatismo centrado en la cabeza, cuello y orejas, 4) alopecia autoinducida, 5) dermatitis piotraumática y/o 6) dermatosis descamativas.
Las reacciones adversas a los alimentos también pueden estar implicadas en gatos con las llamadas enfermedades cutáneas eosinofílicas, como las placas eosinofílicas, los granulomas eosinofílicos y las úlceras indolentes de los labios.
Además, hasta un 30% de los gatos con sospecha de reacciones adversas a los alimentos pueden presentar concurrentemente dermatitis alérgica a la picadura de pulga o dermatitis atópica desencadenada por alérgenos ambientales.
Respuestas gastrointestinales a las reacciones adversas a los alimentos en perros y gatos:
No se han establecido predisposiciones por sexo para la enfermedad gastrointestinal resultante de reacciones adversas a los alimentos. Asimismo, no hay predisposiciones bien documentadas por raza para la alergia alimentaria gastrointestinal, pero los perros Shar-Pei chinos y los pastores alemanes se ven afectados con frecuencia. Además, la enteropatía sensible al gluten ha sido bien documentada en perros setter irlandeses.Se puede ver afectado un amplio rango de edades, incluyendo perros y gatos desde la edad del destete.
Cualquier nivel del tracto gastrointestinal puede ser dañado por las alergias alimentarias. En perros, gatos y personas, los signos clínicos suelen estar relacionados con disfunción gástrica y del intestino delgado, pero también puede producirse colitis.
El vómito y la diarrea son características prominentes. La diarrea puede ser profusa y acuosa, mucosa o hemorrágica. También pueden presentarse dolor abdominal intermitente, diarrea intermitente, pérdida de peso, flatulencias, temperamento irritable, heces blandas y aumento en la frecuencia de defecación.
Pueden observarse signos cutáneos concurrentes. Los trastornos gastrointestinales ocurren hasta en la mitad de los perros y gatos que presentan manifestaciones cutáneas de hipersensibilidad alimentaria.
Existen al menos cinco afecciones gastrointestinales subagudas a crónicas que se cree que implican una alergia alimentaria en las personas: 1) enterocolitis inducida por proteínas alimentarias, 2) síndrome de colitis inducido por alimentos, 3) síndrome de malabsorción inducido por alimentos, 4) enteropatía sensible al gluten y 5) gastroenteritis eosinofílica alérgica (Sampson, 1991; Sampson et al., 2001; Motala, 2008). Todas estas condiciones pueden presentarse en perros y gatos.
La inflamación de la mucosa predispone a los animales a desarrollar alergias alimentarias adquiridas. Por lo tanto, un cambio en los antígenos alimentarios puede reducir temporalmente la respuesta inflamatoria inmunomediada en la mucosa. La duración de esta mejoría es cuestionable; sin embargo, la mayoría de los alimentos denominados “hipoalergénicos” que se utilizan comúnmente en medicina veterinaria contienen proteínas intactas que son hipoalergénicas principalmente debido a su novedad para el sistema inmunológico del huésped. La duración de la novedad de la proteína para el tejido linfoide asociado al intestino (GALT) es probablemente muy limitada si el antígeno es administrado a un paciente con una barrera mucosa muy permeable.
El síndrome del intestino irritable es una enfermedad de los perros caracterizada por dolor abdominal crónico recurrente y diarrea del intestino grueso. Los cambios en la alimentación a menudo alivian los signos del síndrome del intestino irritable, lo que sugiere que la sensibilidad alimentaria juega un papel en este síndrome. En perros afectados, las reacciones adversas a estos nutrientes probablemente se deban a intolerancia alimentaria más que a alergia alimentaria.
MÉTODOS DE DIAGNÓSTICO
El diagnóstico de una reacción adversa a un alimento se confirma mediante pruebas de eliminación y provocación. En pacientes sensibles a alimentos, se resuelven los signos clínicos después de la eliminación del alimento responsable, seguida del regreso de los signos cuando el paciente es desafiado con el alimento original. Posteriormente, la alimentación con la dieta de eliminación debe nuevamente aliviar los signos clínicos.
Una vez que se ha hecho un diagnóstico de sensibilidad alimentaria, pueden realizarse ciclos adicionales de eliminación-provocación para intentar identificar los ingredientes alimentarios responsables. Cabe destacar que las pruebas dietéticas confirman o descartan reacciones adversas a los alimentos, pero no indican el mecanismo subyacente (alergia o intolerancia).
Sin embargo, la decisión de desafiar o no al paciente es algo que debe tomarse en conjunto con el dueño. Muchos dueños se conforman con un diagnóstico presuntivo de sensibilidad alimentaria y no desean llevar a cabo una prueba de provocación.
El papel de las pruebas cutáneas, los análisis de laboratorio y las pruebas endoscópicas de provocación es incierto en el diagnóstico de sensibilidad alimentaria. Ninguna de ellas es adecuada como prueba de detección para reacciones adversas a los alimentos porque no evalúan todo el espectro de reacciones adversas (tanto alergias como intolerancias).
FACTORES DE RIESGO
1) Ciertos alimentos o ingredientes alimentarios, 2) Proteínas de difícil digestión, 3) Cualquier enfermedad que aumente la permeabilidad de la mucosa intestinal (p. ej., enteritis viral), 4) Deficiencia selectiva de IgA, 5) Predisposición genética, 6) Edad (de seis meses a cuatro años) y 7) Enfermedad alérgica concurrente.
REACCIONES INMUNOLÓGICAS AL ALIMENTO
ALÉRGENOS
Los alérgenos alimentarios o ingredientes específicos que causan problemas en los animales han sido poco documentados. En general, los principales alérgenos alimentarios que han sido identificados en personas son glicoproteínas hidrosolubles con pesos moleculares que oscilan entre 10,000 y 70,000 daltons, y que son estables al tratamiento con calor, ácido y proteasas.
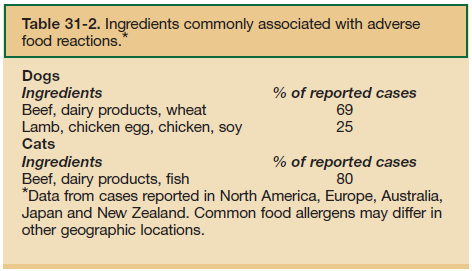
La carne de res, los lácteos y el trigo son los ingredientes que con mayor frecuencia se han reportado como causantes de reacciones alimentarias adversas en perros. Tras su análisis, los alérgenos alimentarios específicos que se han identificado en perros incluyen la albúmina sérica de pollo, la inmunoglobulina G bovina (leche de vaca, carne de res), la inmunoglobulina G ovina (cordero), la fosfoglucomutasa muscular (carne de res y cordero) y las proteínas Gly 50 y 75 kD (soja) (Cave et al., 2000; Cave, 2001; Cave y Guilford, 2004; Martin et al., 2004; Serra et al., 2006).
La carne de res, los lácteos y el pescado son los ingredientes que con mayor frecuencia han sido reportados como causantes de reacciones adversas en gatos. No se han identificado alérgenos alimentarios específicos en gatos.
Los libros de referencia de alergias humanas a menudo contienen tablas filogenéticas que agrupan alimentos de origen animal y vegetal, para que las personas alérgicas puedan evitar otros alimentos estrechamente relacionados. En la práctica clínica, los pacientes humanos a menudo informan reactividad cruzada entre varios tipos de pescado y crustáceos, pero menos reactividad cruzada dentro de los grupos vegetales (Sicherer, 2001).
MECANISMOS FISIOPATOLÓGICOS
Los factores que predisponen a la alergia alimentaria incluyen:
1) falla en la barrera mucosa (proteínas poco digeribles, digestión incompleta de las proteínas, aumento de la permeabilidad intestinal, cambios en la composición de la membrana del borde en cepillo intestinal relacionados con la edad, cambios en la composición del moco inducidos por inflamación.
2) defectos en la inmunorregulación (disminución de la secreción de IgA, alteraciones en las respuestas mediadas por células del tejido linfoide asociado al intestino (GALT) y disfunción del sistema mononuclear-fagocítico). Para saber cuales de estos mecanismos patogénicos son los factores predisponentes más importantes en perros y gatos se requiere mayor investigación.
Las reacciones alérgicas alimentarias mejor estudiadas y más definidas en personas y en animales de laboratorio involucran respuestas mediadas por IgE que producen signos clínicos de hipersensibilidad inmediata (en minutos a horas).
ENTEROPATÍA POR GLUTEN (GLIADINA)
La enteropatía inducida por gluten (enfermedad celíaca) es una enfermedad inflamatoria crónica importante del intestino delgado en personas. La prevalencia de la intolerancia al gluten en perros y gatos es desconocida. Investigaciones han demostrado concluyentemente que un trastorno análogo afecta a perros de raza setter irlandés (Batt et al, 1984), y la experiencia clínica sugiere que otras razas también pueden verse afectadas.
En condiciones normales, las enzimas pancreáticas en la luz intestinal y las enzimas intracelulares del ribete en cepillo digieren la gliadina y gluteina (proteínas en el trigo). La gliadina completamente hidrolizada es atóxica.
Se desconoce la causa de la sensibilidad al gluten. Estudios que involucran setters irlandeses intolerantes al gluten han demostrado que un aumento en la permeabilidad mucosa precede al desarrollo de la enfermedad (Hall y Batt, 1990). Actualmente se considera que la sensibilidad al gluten en personas es probablemente mediada por el sistema inmunológico. El conocimiento sobre la secuencia completa de eventos inmunológicos es incompleto, pero parece que la IgE media las respuestas agudas al gluten, mientras que la hipersensibilidad retardada (y la atrofia mucosa) es mediada por IgA e IgG.
REACCIONES NO INMUNOLÓGICAS AL ALIMENTO
INTOXICACIÓN ALIMENTARIA
La intoxicación alimentaria es una causa frecuente de enfermedad gastrointestinal en perros y gatos. Es un efecto adverso causado por la acción directa de un alimento o un aditivo alimentario sobre el organismo. Ejemplos de intoxicación alimentaria incluyen la ingestión de: 1) excesos de nutrientes (intoxicación por vitamina A o vitamina D), 2) alimentos contaminados con microorganismos o sus metabolitos tóxicos (material en descomposición, vomitoxina), 3) alimentos específicos (cebollas, chocolate) o 4) conservantes alimentarios tóxicos (ácido benzoico o propilenglicol en gatos).
REACCIONES A ADITIVOS ALIMENTARIOS
Entre los aditivos alimentarios más comúnmente implicados en reacciones adversas en humanos se encuentran:
-
Sulfitos
-
Glutamato monosódico
-
Tartrazina y otros colorantes azoicos y no azoicos
-
Benzoatos
-
Parabenos
-
Especias
Pocas de estas reacciones adversas parecen involucrar un mecanismo inmunológico. Las reacciones confirmadas a aditivos alimentarios se describen mejor como intolerancias o idiosincrasias alimentarias, ya que los signos clínicos que resultan de su ingestión no se consideran inmunológicamente mediados.
Aunque en perros y gatos también se suelen acusar a los aditivos alimentarios de causar problemas, hay pocos datos que confirmen esta percepción (Roudebush y Cowell, 1992; Roudebush, 1993). No obstante, algunos casos documentados incluyen:
-
El propilenglicol, que ha sido demostrado que causa anormalidades hematológicas en gatos y, por ello, ha sido eliminado de los alimentos para gatos en Estados Unidos y otros países (Hickman et al, 1990; Weiss et al, 1990).
-
Los disulfuros presentes en las cebollas (incluyendo polvo de cebolla, caldos a base de cebolla y papillas para bebés con cebolla), que promueven daño oxidativo a la hemoglobina en los glóbulos rojos de perros y gatos (Robertson et al, 1998), lo que resulta en producción de cuerpos de Heinz y destrucción de los eritrocitos
REACCIONES A LAS AMINAS VASOACTIVAS EN LOS ALIMENTOS
Los pescados tipo scombroide como el atún, la caballa, el bonito y el jurel, que se descomponen antes de su consumo, son una causa frecuente de toxicidad por histamina en personas. Los signos clínicos típicos incluyen:
-
Diarrea
-
Enrojecimiento (flushing)
-
Sudoración
-
Náuseas y vómitos
-
Urticaria
-
Hinchazón facial
-
Eritrodermia (enrojecimiento de la piel)
El rol de la histamina y otras aminas vasoactivas en la intolerancia alimentaria en perros y gatos aún no se conoce con claridad. Sin embargo, se han observado reacciones adversas tras el consumo de pescados tipo scombroide en gatos y perros (Guilford et al, 1994a).
Hallazgos en alimentos para mascotas:
-
Se han detectado altos niveles de histamina en alimentos húmedos para gatos a base de pescado y en aquellos que contienen solubles de pescado.
-
Aminas vasoactivas como la cadaverina pueden agravar las reacciones adversas a pescado en mal estado porque inhiben el metabolismo de la histamina.
-
También se han encontrado otras aminas como tiramina, espermina, espermidina, feniletilamina, putrescina y cadaverina en bajas concentraciones en alimentos para mascotas (Paulsen, 2000b).
Aunque las concentraciones de estas aminas podrían no ser lo suficientemente altas como para causar signos clínicos por sí solas, podrían reducir el umbral de reacción a alérgenos en animales sensibles.
INTOLERANCIA A LOS CARBOHIDRATOS
Los signos como diarrea, distensión abdominal y malestar que aparecen cuando animales con intolerancia a la lactosa consumen leche son reacciones metabólicas adversas relativamente comunes en perros y gatos (Hill y Kelley, 1974; Mundt y Meyer, 1989).
-
Cachorros y gatitos normalmente tienen niveles adecuados de lactasa intestinal que les permite digerir la lactosa de la leche materna.
-
En muchos animales, la actividad de disacaridasas del borde en cepillo disminuye luego del destete hasta una fracción de la actividad presente en animales jóvenes.
-
Si se consumen niveles excesivos de lactosa, es común que ocurra diarrea osmótica. Tanto en cachorros, gatitos como en adultos, puede producirse diarrea al consumir leche de vaca o de cabra, ya que contienen más lactosa que la leche de perra o gata.
Un estudio mostró que los perros adultos pueden tolerar hasta 1 g de lactosa por kg de peso corporal por día (Meyer et al, 1984), lo que equivale a unos 20 a 22 ml/kg de leche de vaca o cabra. Cantidades mayores aumentan la concentración de lactosa y ácido láctico intestinal, el contenido de agua fecal y la frecuencia de la defecación.
Otras causas de intolerancia a disacáridos:
-
Es común que la intolerancia a disacáridos se presente de forma secundaria a enteritis o a cambios rápidos en la alimentación.
-
La pérdida de actividad de disacaridasas del borde en cepillo intestinal contribuye a la diarrea asociada a la enteritis.
-
También, la actividad inadecuada de disacaridasas intestinales es una de las causas de la diarrea posterior a cambios repentinos en la fuente de carbohidratos de la dieta.
-
Se necesitan varios días para que la actividad disacaridasa intestinal se adapte a nuevos tipos de carbohidratos.
INDISCRECIÓN DIETÉTICA
Las indiscreciones alimentarias, como la glotonería, la pica y la ingestión de basura, suelen causar signos gastrointestinales y pueden sospecharse a partir del historial ambiental y nutricional del paciente.
Los signos clínicos pueden deberse a la ingestión de:
-
Grasas en exceso
-
Toxinas bacterianas o fúngicas
-
Aminas vasoactivas
-
Materiales no digeribles como huesos, plástico, madera o papel aluminio
Es importante destacar que enfermedades subyacentes, como el hiperadrenocorticismo, también pueden inducir polifagia (aumento anormal del apetito), lo cual puede llevar a indiscreciones alimentarias.
FACTORES NUTRICIONALES CLAVE
Dado que se cree que la mayoría de los alérgenos alimentarios son glucoproteínas, la proteína dietética presente en los alimentos es el nutriente de mayor preocupación en pacientes con sospecha de alergia alimentaria. Los factores nutricionales clave en los alimentos para el diagnóstico y manejo de reacciones adversas a alimentos incluyen:
El número de proteínas diferentes en el alimento
Las fuentes de proteína
La cantidad total de proteína
Si el paciente ha estado previamente expuesto a esas proteínas
Dado que los alimentos de eliminación reemplazan los alimentos de mantenimiento habituales y se administran a largo plazo, se incluyen otros factores nutricionales clave debido a su relación con problemas comunes de salud, aunque no estén directamente relacionados con las reacciones adversas alimentarias.
PROTEÍNA
Los alimentos terapéuticos veterinarios comerciales con ingredientes proteicos únicos o novedosos han estado disponibles por más de 40 años. Se definen generalmente como ingredientes animales o vegetales que contienen proteínas poco comunes en alimentos para mascotas y/o no comúnmente asociados con reacciones adversas a alimentos.
Ejemplos de fuentes de proteína novedosa:
-
Cordero, venado, conejo, diversos pescados, arroz, papa y arvejas verdes.
-
En contraste, carne de res, productos lácteos y trigo en perros, y carne de res, productos lácteos y pescado en gatos son los ingredientes más frecuentemente asociados a reacciones adversas, por lo que deben evitarse.
Una historia dietética cuidadosa debe identificar estas fuentes proteicas. Estudios clínicos han respaldado el uso de alimentos con proteínas novedosas en el manejo de reacciones adversas en perros y gatos.
Dificultades con las etiquetas:
La etiqueta de los alimentos comerciales puede no reflejar claramente las fuentes proteicas debido a
la complejidad de los ingredientes usados. Por ejemplo:
-
“Pollo” para consumo humano, “pollo” en alimentos húmedos, y “harina de subproductos avícolas” en alimentos secos pueden tener alérgenos distintos.
Los ingredientes deben cumplir con las definiciones del AAFCO en EE. UU., pero estas no siempre son obvias en la etiqueta del producto.
Proteínas hidrolizadas: una alternativa
Las proteínas hidrolizadas ofrecen varias ventajas potenciales:
-
Moléculas más pequeñas (<10,000 daltones) tienen menor probabilidad de provocar una respuesta inmunológica.
-
La digestión completa genera aminoácidos libres y péptidos pequeños, que son pobres antígenos.
-
Las proteínas mal digeridas pueden contener péptidos grandes que actúan como alérgenos.
Estudios clínicos han demostrado que alimentos con proteínas hidrolizadas mejoran los signos clínicos en 50% a 80% de los perros con alergias a proteínas intactas, y también en gatos con trastornos GI crónicos o alopecia psicógena.
En pacientes con aumento de la permeabilidad gastrointestinal (como en enfermedad inflamatoria intestinal), los hidrolizados pueden ser beneficiosos al reducir la exposición inmunológica a proteínas completas.
Consideraciones nutricionales:
Hay alimentos comercializados como hipoalergénicos o dietas de eliminación que contienen proteínas intactas de alta digestibilidad, la cual debe ser superior al 87 %.
-
Las dietas de eliminación con proteínas intactas deben contener solo una o dos fuentes proteicas a las que el paciente no haya estado previamente expuesto.
-
Se debe evitar el exceso de proteínas para reducir la exposición a posibles alérgenos:
-
Perros: 16–22% de proteína en base de materia seca (MS)
-
Gatos: 30–45% MS
-
-
Niveles más altos pueden ser necesarios en casos de hipoproteinemia o pérdida de peso por enfermedad GI severa.
Aminas vasoactivas o biogénicas (histamina, etc.):
Ciertas proteínas pueden contener niveles elevados de aminas biogénicas, como:
-
Alimentos húmedos a base de pescado para gatos o que contengan solubles de pescado.
-
Alimentos humanos como tomate, palta, queso, hígado, embutidos y ciertos pescados.
Estas aminas pueden:
-
No estar presentes en cantidades suficientes para causar signos clínicos directos, pero
-
Reducir el umbral de respuesta alérgica en animales susceptibles.
ÁCIDO GRASOS OMEGA 3
Los ácidos grasos omega-3 (n-3) exhiben múltiples efectos antiinflamatorios e inmunomoduladores. Tienen el potencial de influir en enfermedades alérgicas y otras enfermedades inflamatorias mediante la modulación de la producción de citocinas, inhibición de la activación celular y la secreción de citocinas, así como la alteración de la composición y, en el caso de enfermedades dermatológicas, la función de la barrera lipídica epidérmica (Olivry et al., 2001). Por lo tanto, sus mecanismos de acción probablemente se expliquen por una combinación de efectos.
Sin embargo, debido a su potencial beneficio en enfermedades inflamatorias, la inclusión de ácidos grasos omega-3 podría interferir en la fase diagnóstica del manejo de la sensibilidad alimentaria. Actualmente se desconoce la proporción ideal de ácidos grasos omega-6 a omega-3 que debería incluirse en alimentos para pacientes con reacciones adversas a los alimentos.
FÓSFORO, SODIO, MAGNESIO Y PH URINARIO
Aunque el fósforo y el sodio no están directamente relacionados con la sensibilidad alimentaria, se incluyen como factores nutricionales clave para la salud general.
Además, para gatos adultos, el magnesio y el pH urinario también son factores nutricionales clave en alimentos destinados a la alimentación a largo plazo, debido a su papel en la enfermedad del tracto urinario inferior felino (FLUTD).
CARBOHIDRATOS Y GRASAS
La modificación del contenido total de grasas y carbohidratos en los alimentos generalmente no es necesaria en el manejo de pacientes con problemas dermatológicos sensibles a los alimentos. Sin embargo, seleccionar alimentos con grasas y carbohidratos altamente digestibles puede ser importante en el manejo de pacientes con problemas gastrointestinales sensibles a los alimentos, debido a la enteropatía y mala asimilación que puede resultar de la inflamación alérgica del tracto gastrointestinal.
Además, puede ser necesario reducir el contenido de uno o ambos macronutrientes (grasas y carbohidratos) en pacientes con intolerancias alimentarias no inmunológicas a estos nutrientes.
ADITIVOS DE LOS ALIMENTOS
Los aditivos en alimentos para mascotas, como conservantes antimicrobianos, colorantes, conservantes antioxidantes y agentes emulsionantes, rara vez causan intolerancia o alergia alimentaria. Los aditivos se encuentran con menor frecuencia en los alimentos húmedos para mascotas y más comúnmente en los alimentos semihúmedos, golosinas, snacks y alimentos secos. Muchos alimentos comerciales húmedos para mascotas están libres de aditivos.
Dos de los aditivos más frecuentemente implicados en reacciones adversas en alimentos humanos, benzoatos y tartrazina, rara vez se encuentran en alimentos comerciales para mascotas. Sin embargo, otros aditivos que han demostrado causar problemas en personas sí se encuentran en alimentos para mascotas. Estos incluyen:
-
Colorantes azoicos
-
Colorantes no azoicos
-
Bisulfito de sodio
-
Glutamato de sodio
-
Nitrato de sodio
-
Hidroxi-anisol butilado (BHA)
-
Especias
-
Alginato de sodio
-
Goma guar
-
Propilenglicol
PLAN DE ALIMENTACIÓN
El plan de alimentación para pacientes con posible sensibilidad alimentaria incluye una fase diagnóstica.
En la actualidad, las pruebas intradérmicas, RAST y ELISA para hipersensibilidad alimentaria se consideran poco confiables en pacientes con enfermedades dermatológicas.
Las pruebas de eliminación dietética son el método diagnóstico principal utilizado en perros y gatos con sospecha de reacciones adversas a los alimentos.
EVALUAR Y SELECCIONAR EL ALIMENTO
ALIMENTO DE ELIMINACIÓN COMERCIAL
Un perro o gato puede desarrollar una reacción adversa prácticamente a cualquier ingrediente de un alimento para mascotas. Sin embargo, se debe prestar especial atención a aquellos ingredientes que contienen proteínas (revisar el etiquetado de ingredientes, si se requiere más información, contactar al fabricante).
Se fabrica una variedad de alimentos con fuentes de proteínas limitadas y diferentes. Estos productos contienen hidrolizados de proteínas y/o fuentes de proteínas novedosas, y son nutricionalmente completos y equilibrados. Sin embargo, pocos de estos alimentos comerciales han sido evaluados con ensayos clínicos.
Los ensayos clínicos con alimentos a base de proteínas hidrolizadas muestran una eficacia similar a la de los alimentos con fuentes de proteínas novedosas más tradicionales. Los alimentos con hidrolizados de proteínas también se han utilizado con éxito en gatos con alopecia autoinfligida y trastornos gastrointestinales crónicos.
En general, se deben evitar los bocadillos, masticables y premios.
ALIMENTO DE ELIMINACIÓN CASERO
Los resultados de una encuesta realizada a veterinarios de la American Academy of Veterinary Dermatology (AAVD) mostraron que los alimentos caseros eran recomendados con frecuencia como la comida de prueba inicial para perros y gatos con sospecha de alergia alimentaria (Roudebush y Cowell, 1992). Las dietas de prueba caseras suelen incluir una única fuente de proteína o una combinación de una sola fuente de proteína y una sola fuente de carbohidrato. Los ingredientes comúnmente recomendados para alimentos caseros felinos incluyen comida para bebé de cordero, cordero, arroz y conejo. Para alimentos caseros caninos, frecuentemente se recomiendan cordero, arroz, papa, pescado, conejo, venado, diversas legumbres y tofu.
La mayoría de los alimentos caseros recomendados en la encuesta de la AAVD para el manejo inicial de perros y gatos con sospecha de alergia alimentaria eran nutricionalmente inadecuados. Tales dietas no deben administrarse por más de tres semanas (Codner y Thatcher, 1990).
Las raciones caseras también deben incluir una fuente de ácidos grasos esenciales, como el aceite vegetal. Los aceites vegetales no son una fuente común de alérgenos ingeridos; los estudios demuestran que las personas alérgicas al maní y a la soya pueden ingerir con seguridad aceite de maní o de soya (Taylor et al., 1981; Nordlee et al., 1981; Bush et al., 1985; Bock, 1991). Los alimentos para gatos deben ser complementados con taurina.
EVALUAR Y DETERMINAR EL MÉTODO DE ALIMENTACIÓN
Los factores del método de alimentación a considerar incluyen cómo se ofrece la comida, la cantidad que se proporciona, el acceso a otros alimentos y quién alimenta a la mascota. Existen dos fases en el método de alimentación para pacientes con sospecha de reacciones adversas a los alimentos: la fase diagnóstica y la fase de tratamiento.
FASE DE DIAGNÓSTICO:
REALIZACIÓN DE UNA PRUEBA DE ELIMINACIÓN EN PACIENTES CON ENFERMEDAD DERMATOLÓGICA
Antes de iniciar una prueba de eliminación, el veterinario debe conversar con el propietario sobre las posibles fuentes de alérgenos alimentarios.
Luego, se alimenta al paciente con una dieta de eliminación controlada durante seis a 12 semanas. Durante la prueba el propietario debe documentar diariamente el tipo y la cantidad de alimento ingerido, así como la aparición y características de cualquier reacción adversa.
Además del cambio de alimentación, no se deben ingerir otras sustancias, incluyendo premios, suplementos vitamínicos saborizados, medicamentos masticables, suplementos de ácidos grasos ni juguetes para morder. Se ha demostrado que los medicamentos masticables saborizados (por ejemplo, preventivos orales contra la filariasis) pueden causar reacciones adversas en perros y deben cambiarse o suspenderse en pacientes con sospecha de alergia o intolerancia alimentaria.
Se realiza un diagnóstico tentativo de reacción adversa a los alimentos en pacientes dermatológicos si el nivel de prurito disminuye notablemente. Esta mejoría puede ser gradual y tardar de cuatro a 12 semanas en hacerse evidente.
En muchos casos, al momento de la consulta inicial, hay dermatitis por Malassezia, pioderma y/o otitis externa concurrentes. Se puede prescribir tratamiento y el paciente debe seguir alimentándose exclusivamente con la dieta de eliminación durante dos a tres semanas antes de realizar una prueba de provocación, para asegurar que cualquier mejoría se mantenga. Los pacientes con otitis externa crónica debida a reacciones adversas a los alimentos pueden requerir de cuatro a seis meses para mostrar una mejoría evidente, especialmente si hay lesiones proliferativas.
Se confirma el diagnóstico de reacción adversa a los alimentos si los signos clínicos reaparecen después de ofrecer al paciente su alimento anterior y otras sustancias ingeridas como prueba de provocación. Los signos pueden aparecer en pocas horas o tardar hasta 14 días. La provocación implica introducir ingredientes individuales hasta documentar la mayor cantidad posible de reacciones positivas.
Reanudar la dieta de eliminación debería resolver los signos clínicos provocados por el alimento problemático.
Las pruebas de provocación pueden realizarse de forma “abierta”, “simple ciego” o “doble ciego”. En una provocación abierta, tanto el propietario como el veterinario saben qué alimento se está administrando. En una provocación simple ciego, solo el veterinario conoce el alimento ofrecido. En una provocación doble ciego, ni el propietario ni el veterinario saben si se está administrando un alimento específico. Aunque en los humanos el estándar es realizar pruebas doble ciego con placebo, en mascotas su suele utilizar la prueba de prueba abierta.
Los propietarios y los veterinarios a menudo se muestran reacios a realizar pruebas de provocación una vez que los signos clínicos han mejorado o desaparecido. Además, puede ser difícil realizar pruebas de provocación ya que los alimentos comerciales para mascotas contienen una gran variedad de ingredientes y no siempre es posible replicarlos. Por ejemplo, usar carne de pollo en una prueba de provocación puede no replicar los tipos o niveles de antígenos presentes en la harina de subproductos de ave.
Las pruebas de eliminación a menudo son difíciles de interpretar debido a enfermedades alérgicas cutáneas concurrentes. En varios estudios, hasta un 30% de los perros y gatos con reacciones adversas a alimentos presentaban hipersensibilidades simultáneas. Estos pacientes pueden responder solo parcialmente a una prueba de eliminación. Las alergias a pulgas y la dermatitis atópica provocada por alérgenos ambientales son las enfermedades concurrentes más comunes y deben ser descartadas mediante otras pruebas diagnósticas.
REALIZACIÓN DE UNA PRUEBA DE ELIMINACIÓN EN PACIENTES CON ENFERMEDAD GASTROINTESTINAL
Los diseños de prueba de eliminación-provocación para pacientes con enfermedad gastrointestinal (GI) son similares a los utilizados en pacientes con problemas dermatológicos. Sin embargo, los períodos de eliminación suelen ser más cortos (de dos a cuatro semanas). En casos crónicos recurrentes, el período de eliminación elegido debe ser más largo que el período habitual sin síntomas del paciente, para permitir una evaluación confiable de cómo la sensibilidad alimentaria contribuye a los signos clínicos del paciente.
Al igual que en las enfermedades cutáneas, el grado de mejoría clínica durante la prueba de eliminación será del 100% solo si la sensibilidad alimentaria es la única causa de los problemas del paciente. El retorno de los signos gastrointestinales tras la provocación con el alérgeno responsable generalmente ocurre dentro de los primeros tres días, pero puede tardar hasta siete días, especialmente si el alérgeno fue eliminado de la dieta por más de un mes.
FASE DE TRATAMIENTO:
Una vez que se ha realizado el diagnóstico de una reacción adversa a los alimentos mediante el uso adecuado de pruebas de eliminación-provocación, el alimento de eliminación, si es nutricionalmente completo y balanceado, debe utilizarse como alimento de mantenimiento. Siempre se debe intentar encontrar un alimento comercial aceptable que aumente la adherencia del propietario al cambio de alimentación.
REEVALUACIÓN
La terapia sintomática para pacientes con prurito también puede incluir corticosteroides y antihistamínicos. En los gatos con enfermedad inflamatoria intestinal (EII), a menudo se utilizan corticosteroides junto con cambios en la alimentación. Un tercio de las personas que siguen una dieta de eliminación estricta durante uno o dos años han tolerado la reintroducción de los alérgenos alimentarios (Pastorello et al., 1989). No se sabe si este también es el caso en perros y gatos.






No hay comentarios.:
Publicar un comentario